
| (2021/6/18、2024/12改) |
粘弾剤は2度注入する
白内障手術は、次のような手順で行われます(白内障手術 | さだ眼科~大阪府堺市西区の眼科)。
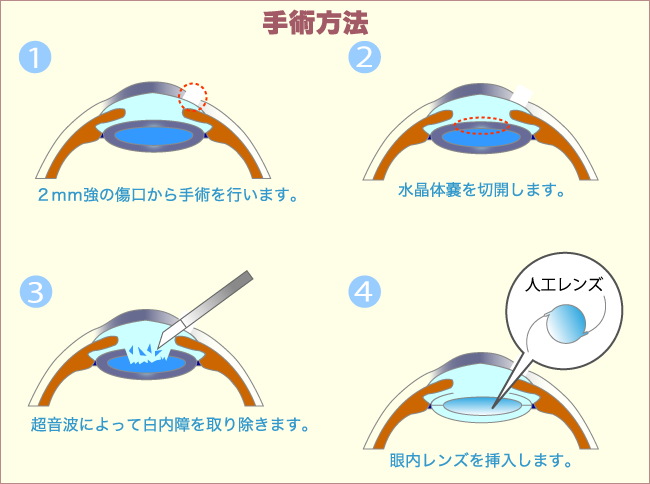
①角膜に小さな切れ目を入れ、粘弾剤を注入し、②水晶体の前面の皮(前嚢)を丸く切り開き、③水晶体を砕き吸出し、再び粘弾剤を注入し、④眼内レンズを挿入します。
つまり、粘弾剤は2度注入することになりますが、最終的にはすべて吸い出します。粘弾剤が残ると術後に眼圧が上昇してしまいます。
角膜と水晶体の間の空間は房水で満たされ、房水は水晶体、角膜など血管のない組織に栄養を与えるとともに、眼圧の調整をしています(眼球の構造と役割|あだち眼科)。「房水は、水晶体を取り囲む組織(毛様体)でつくられ、そこから水晶体と虹彩(茶色目)の間、次に虹彩と角膜(黒目)の間へと流れたあと、隅角にあるシュレム管という排水管から目の外の血管へ排出されます」(緑内障のなかでも恐ろしい「急性緑内障発作」とは?)。
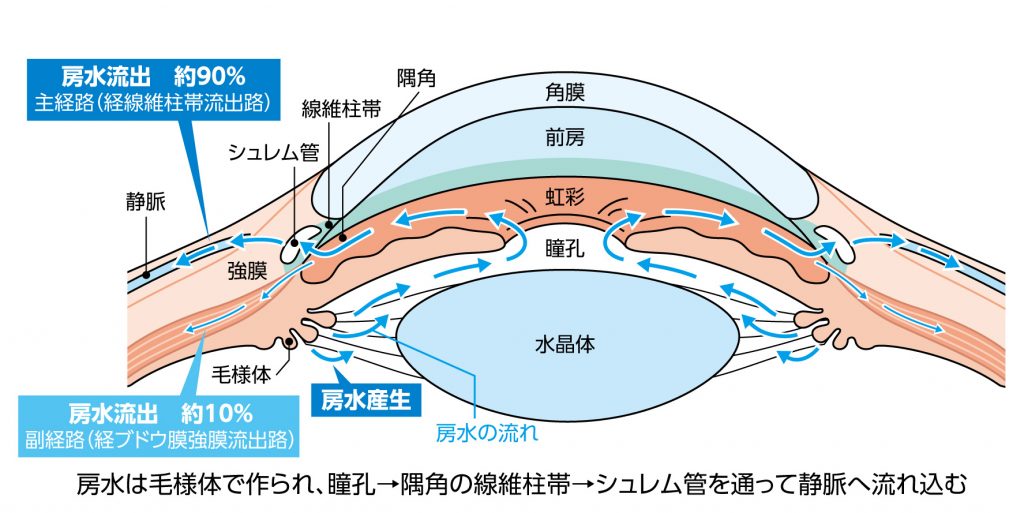
ドロッとした粘弾剤が残っていると、シュレム管からの排出が妨げられ、眼圧が上昇することは容易に想像できます。
眼圧上昇は副作用?
粘弾剤をどれくらい注入するかについては、次のような説明があります(医薬品インタビューフォーム)。かなり大雑把な説明ですが、執刀医が適量を判断するということでしょうか。
| 通常、超音波乳化吸引法による白内障摘出時には 0.1~0.4mL、眼内レンズ挿入時には
0.1~0.3mL を前房内へ注入する。 又、必要に応じて眼内レンズのコーティングに 0.1mL 使用する。 |
| 8.重要な基本的注意 8.1 本剤の使用にあたっては、必ず添付のカニューレを使用し、カニューレが完全にシリンジに装着したことを確認してから使用する。装着が完全でないと、使用中にカニューレが外れ重篤な事故が生ずる可能性がある。 8.2 注意深く、ゆっくりと注入すること。 8.3 過量に注入しないこと。術後の眼圧上昇の原因となる可能性がある。 8.4 超音波乳化吸引術を行う前に灌流・吸引を行い、水晶体と本剤との間に灌流液で満たした空間を作ること。空間が不十分なまま超音波乳化吸引を行うとチップの閉塞により、灌流不全となり角膜熱傷を起こすことがある。 8.5 特に手術後は、注意深く眼圧を観察すること。もし、眼圧上昇があらわれた場合は適切な処置を行うこと。 8.6 手術後、灌流・吸引により本剤を除去すること。ただし、本剤は低凝集性のため、高凝集性の類薬に比べて灌流・吸引に時間を要するので慎重に行うこと。 |
粘弾剤は短期間で自然に排出
残った粘弾剤は、どうなるのか気になりますが、短期間で自然に排出されるようです。
「48時間後にはほぼ……消失する」という説明がありますが(ヒーロンV0.6眼粘弾剤2.3%)、「低分子化されることなく」「血中に移行した」という表現からは、房水とともに排出され、血液によって肝臓に運ばれ処理されるものと推測されます。
| ウサギの眼球の前房内に投与したヒアルロン酸ナトリウムは、低分子化されることなく48時間後にはほぼ100%が前房隅角から消失する。 血中に移行したヒアルロン酸は主に肝臓で単糖に代謝され、その後糖蛋白質合成に再利用されるものと、二酸化炭素に分解されるものがあると考えられた。 |
| 動物における吸収、分布、代謝、排泄 ウサギ前房内に注入された本剤は、24時間で房水中から消失し(生物学的半減期は1.4時間)、虹彩、強角膜接合部及び角膜に分布する。 ウサギ前房内に注入された本剤の大部分は、注入時の分子量のまま房水中の蛋白と複合体を形成して隅角部房水叢から排泄されるが、一部は虹彩リソゾーム内に取り込まれ、ヒアルロニダーゼにより分解される。 なお、体内に入ったヒアルロン酸ナトリウムの代謝は主に肝臓で行われるが、大部分が呼気中にCO2として排泄され、一部尿中に低分子体がみられる。糞及び胆汁中へはほとんど排泄されない。 |
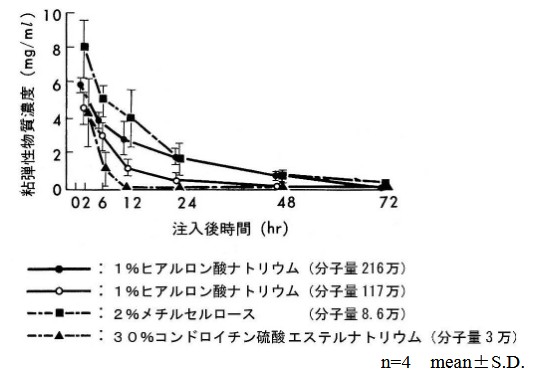
このデータが人間の眼球にも当てはまり、そしてヒアルロン酸ナトリウムの残存量が眼圧に関連するとするならば、眼圧は手術直後から12時間で急速に低下し、その後は徐々に低下し、48時間後には正常眼圧に戻ることになります。ただし、手術直後、粘弾剤が残り房水が排出されにくくなっている状態で、房水が産生され続けることによって眼圧が徐々に上昇するとしたら、粘弾剤の残存量と眼圧は必ずしも一致するとは限らないと考えられます。また、粘弾剤が房水中から消失しても、その時点で房水量が通常よりも多い状態であれば、正常眼圧に戻るまで若干の時間を要することになります。
いずれにしても、手術翌日の測定で、眼圧が多少高くても、その後徐々に低下し、1、2日で正常値に戻ると考えて良さそうです。
ダイアモックスの効果は不明
私の場合、手術後に眼圧は次のように変化しました。
| 左 | 右 | |
| 2月12日 | 14.7mmHg | 16.0mmHg |
| 22日 | 14.3mmHg | 13.7mmHg |
| 3月10日 | 手術 | |
| 11日 | 38mmHg フルメトロン点眼開始 ダイアモックス服用、副作用 |
15mmHg ダイアモックス服用、副作用 |
| 12日 | ダイアモックス服用、副作用 | ダイアモックス服用、副作用 |
| 13日 | 14mmHg | 15mmHg |
| 17日 | 手術 | |
| 18日 | 25mmHg ダイアモックス服用は1度だけ |
29mmHg フルメトロン点眼開始 ダイアモックス服用は1度だけ |
| 22日 | 34mmHg フルメトロン点眼中止 アゾルガ点眼開始 |
21mmHg フルメトロン点眼中止 アゾルガ点眼開始 |
| 26日 | 28mmHg | 25mmHg |
| 4月 2日 | 29mmHg ダイアモックス服用開始 アゾルガ点眼も継続 アイラミド処方 |
33mmHg ダイアモックス服用開始 アゾルガ点眼も継続 アイラミド処方 |
| 5日 | 16mmHg | 18mmHg |
手術翌日からダイアモックス服用を始め、その翌々日に測定すると、正常眼圧に戻っていました。その時点では、手術から72時間以上経過していますから、ダイアモックスを服用してもしなくても、眼圧は下がった可能性もあります。いずれにしても、ダイアモックスを服用してしまっているので、確かめようがありません。
なお、ダイアモックスは服用薬なので、正常眼圧の右目にも作用したはずですが、正常値を保っています。ダイアモックスは、房水の産生を抑えますが、体が右目の房水の流出を抑え眼圧を保ったようです。「眼圧が下がりすぎると、眼球がひずみ、視力が出にくくなる可能性がある」そうです(緑内障外来 - 眼科 - 受診案内 - 聖路加国際病院 )。
一方、右目の眼圧は手術翌日朝には29mmHgとなっていましたから、正常眼圧に比べ15mmHg上昇していたことになります。手術翌日にダイアモックスを服用しましたが、副作用が大きかったので、以後の服用は中止しました。
すると、手術から5日目の測定では眼圧が下がったものの、やや高めの21mmHgでした。粘弾剤が房水中から消失してからかなり時間が経過しているはずですから、いったん正常眼圧に戻った後、ステロイド(フルメトロン)の影響で再び上昇し始めたと考えざるを得ません。
医薬品インタビューフォームでは、「眼圧上昇があらわれた場合には、眼圧降下剤を投与する等、適切な処置をとること」となっていますが、眼圧がどの程度上昇し、時間の経過でどのように低下するのか、データは示されていません。薬には副作用がありますから、眼圧降下剤の投与を含め、「適切な処置」をとる必要があるのでは、ないでしょうか。